 A pasar el mono en casa
A pasar el mono en casa
Es difícil encontrar una parcela del sector sociosanitario en la que no haya recortes. La prevención y atención a las drogodependencias no son una excepción. El cierre de centros, comunidades terapéuticas y narcosalas, así como la reducción de las plantillas y los programas de concienciación, es un goteo constante. Algunos expertos del sector alertan ya de que podría desmoronarse la red asistencial creada en los años ochenta como respuesta al boom del consumo de heroína. Esta droga tan destructiva dejó de ser la más consumida hace años, pero el problema de las adicciones no ha desaparecido, solo ha cambiado de cara. Y los profesionales advierten de que necesita una respuesta distinta de la tijera.
“Estaría muerta”. Así de tajante es Clara (nombre supuesto) cuando imagina su situación si hubiera seguido enganchada al alcohol. A los 22 años se refugió en la bebida, según cuenta. Después llegaron otras sustancias más fuertes, sobre todo, cannabis y cocaína. Así pasó 13 años, gastando su sueldo “en la noche”. Y un día pidió ayuda. “Por mis hijos”, recuerda. Lleva ocho años sin probar una gota tras su paso por una comunidad terapéutica en Aragón. Ahora, ese centro público que le “devolvió la vida”, el primero que abrió en esa comunidad en 1986 y situado en El Frago, se enfrenta a los recortes, que ya han mermado la plantilla. Y pesa sobre él la posibilidad de cierre. “Se produciría siempre que exista una alternativa” en la región, dicen fuentes de la Consejería de Sanidad. “Si lo quitan, le estarán quitando a la gente la oportunidad de cambiar su vida como hice yo”, advierte Clara.
El pasado 26 de junio se celebró el Día Internacional de la Lucha contra el Uso Indebido y el Tráfico Ilícito de Drogas. Pero hay poco que celebrar. El consumo va en aumento. Así lo constata el Informe Mundial sobre las Drogas de 2013, publicado por Naciones Unidas. El número de consumidores en el mundo ha aumentado un 18% desde 2008, en gran parte, por el aumento de la población, señala el documento.
Como si de una balanza se tratase, mientras algunas sustancias pierden fuerza en el mercado, como la heroína, otras toman impulso, sobre todo el alcohol y los hipnosedantes, tal como refleja la última encuesta EDADES del Ministerio de Sanidad. “Con la crisis, el adicto no deja de consumir, pero busca sustancias más baratas”, alerta Ignacio Calderón, director de la Fundación de Ayuda contra la Drogadicción (FAD).
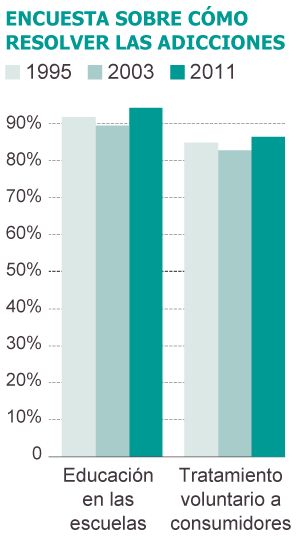 En un contexto de multiplicación de sustancias, la atención a los drogodependientes no goza de su mejor momento. “Existe una laguna de prestación de servicios”, alerta la ONU. De los 211.000 fallecidos por causas relacionadas con las drogas en el mundo en 2011, “tan solo uno de cada seis había recibido tratamiento en el año precedente”, dice el informe. En España, la tijera amenaza la red asistencial y de prevención, precisamente las vías más importantes para solucionar el problemas de las adicciones, según manifestaron los encuestados para el informe EDADES.
En un contexto de multiplicación de sustancias, la atención a los drogodependientes no goza de su mejor momento. “Existe una laguna de prestación de servicios”, alerta la ONU. De los 211.000 fallecidos por causas relacionadas con las drogas en el mundo en 2011, “tan solo uno de cada seis había recibido tratamiento en el año precedente”, dice el informe. En España, la tijera amenaza la red asistencial y de prevención, precisamente las vías más importantes para solucionar el problemas de las adicciones, según manifestaron los encuestados para el informe EDADES.
Con 3,6 millones de euros menos, el presupuesto de 2013 del Plan Nacional Sobre Drogas (PNSD), dependiente del Ministerio de Sanidad, es casi un 20% inferior al de 2012, año en el que ya había sufrido un recorte del 28,5%. Una merma que el subdirector general del PNSD, José Oñorbe, asegura que se compensa con el presupuesto que se obtiene por la venta de bienes decomisados en la lucha contra la droga. Aunque reconoce que la mayor parte de esta partida se destina a campañas de prevención y no a la atención, “que es competencia de las comunidades autónomas”.
La respuesta mayoritaria de las Administraciones autonómicas y locales a los problemas económicos es prestar el servicio de atención a la drogodependencia a través de ONG. Presumiblemente más baratas. Las entidades no lucrativas han hecho esta labor desde hace décadas de manera complementaria al sistema público. Este engranaje mixto funcionaba. Pero ahora las organizaciones se enfrentan a una carga de trabajo creciente y con menos presupuesto. Algunas, ahogadas, han tenido que cesar sus programas.
Miguel del Nogal, psicólogo experto en la atención de drogodependientes, viene observando un deterioro del sistema desde hace tres años. “No solo por los cierres, también se está sanitarizando la terapia”, explica. El tratamiento de las adicciones ideal es bio-psico-social, con psicólogos, terapeutas, educadores, asistentes sociales, además de médicos, explica Del Nogal. Pero la austeridad va en dirección contraria. En El Frago ya no tienen un equipo multidisciplinar. “A los interinos, psicólogos y psiquiatras, los echaron”, asegura un trabajador de esta comunidad que prefiere permanecer en el anonimato.
Esta deriva “afectará a la calidad”, alerta Del Nogal. “Sin psicólogos, el sistema se queda cojo”, alerta. En su opinión, el tratamiento bio-psico-social es “más necesario que nunca”. Y explica: “Para la heroína hay un antagónico, la metadona, que no es una droga, pero la sustituye. Eso no existe para otras drogas”. No lo hay para la cocaína, la droga ilegal más consumida en España, según un estudio publicado por Proyecto Hombre con datos de sus pacientes de 2012. Un 31,4% de las personas que atienden son adictas a esta sustancia.
Joan Carles March, profesor de la Escuela Andaluza Salud Pública e investigador de tratamientos con heroína, comparte la opinión de Del Nogal. “El gran problema es pensar que la droga se puede tratar solo con fármacos. Los adictos necesitan apoyo psicológico, social y legal, que es lo que se está quitando”, añade. Esta terapia funciona incluso con los heroinómanos. Lo dice con los datos de sus investigaciones en las manos. “Vimos que uno de cada tres pacientes en los que la metadona había fracasado hasta cinco y seis veces tenían éxito tras recibir este tipo de ayuda, individual y grupalmente”, resume.
Mucha terapia fue precisamente lo que salvó a Antonio José, sevillano de 26 años. “Tomaba de todo. Cocaína, porros, alcohol, pastillas… Empecé con el éxtasis a los 15 años”, relata. Este joven recuerda su adolescencia como “una pesadilla”. “Te alejas de las personas que más quieres, solo pensaba en ganar dinero para comprar más drogas. Por eso empecé a trapichear”, continúa. Hace seis años decidió pedir ayuda y ya lleva dos sin probar ninguna droga. “Tampoco alcohol y eso que trabajo en un bar”, afirma orgulloso.
La travesía de la abstinencia de Antonio José no ha sido fácil. Ha necesitado cuatro años de charlas, recaídas, sentimientos de fracaso y reinicios. Pero contó con el apoyo de su “familia” de Arpial, una asociación andaluza sin ánimo de lucro que hoy atiende a más de 200 chavales, y que también afronta serios problemas económicos. “Hemos tenido recortes desde que nacimos”, relata el presidente, Pedro Catalán. Para combatir las dificultades presupuestarias recurren a voluntarios, entre ellos Antonio José. Este joven se siente “muy orgulloso” de su gesta, pero afirma que él no podría haber dejado las drogas solo. No cree que nadie pueda. “Eso es una mentira que creamos en nuestra mente”, responde.
En Andalucía, los trabajadores de entidades del sector se han manifestado contra lo que califican de “desmantelamiento” de los programas de atención a las adicciones. La dotación autonómica para estas organizaciones ha bajado un 45% en 2013.
La precariedad se convierte en la tónica de muchas ONG. En casi todas las autonomías. La Asociación Ferrolana de Drodependencia (Asfedro), en Galicia, estaba a punto de la quiebra tras 28 años de trabajo. La Xunta ha tenido que adelantarles la asignación de 2013 para salvarles del concurso de acreedores. Otras organizaciones no tienen ese respiro. Por eso han protestado en las calles contra el estrangulamiento de su red asistencial en esa comunidad. En Asturias, la Fundación ADSIS denuncia dificultades para continuar su programa por un espacio libre de drogas en la cárcel de Villabona y ha iniciado una recogida de firmas en Change.org para que no desaparezca.
Las grandes ONG tampoco se salvan de los recortes. La Fundación Atenea cuenta con un tercio menos de presupuesto para sus programas dirigidos a drogadictos, según su vicepresidente, Alfonso Ramírez. “Se ha producido un descenso de la alarma social y la percepción de riesgo. Y como esto es una cuestión política, hay la tentación de no prestarle atención”, opina. “Pero la demanda no ha dejado de existir”, añade.
Francisco Recio, director de Proyecto Hombre, una de las mayores organizaciones del sector, que atiende a 20.000 pacientes al año, coincide en el diagnóstico. “Ahora hay más personas que abusan de las drogas, pero ya no están en la calle con una jeringuilla. Ha pasado a ser un problema privado, invisible. Y los políticos se centran en cuestiones que producen alarma social, como ocurrió en los ochenta”, afirma. Si se cierra el grifo de la financiación pública, dice, es lógico que las organizaciones cierren centros. O busquen fondos privados. “Pero nuestro sector tampoco despierta solidaridad para conseguirlos”, añade.
Los profesionales concuerdan en señalar que los cierres y la reducción de recursos humanos ponen en riesgo un modelo consolidado. Nadie se queda sin asistencia, repiten, pero las listas de espera de los centros que quedan aumentan considerablemente. “Se masifican y baja la calidad”, alerta el psicólogo Miguel del Nogal. Joan Carles March reconoce que cuando pregunta a sus pacientes en qué les afecta la crisis, “casi todos se quejan de retrasos y menor accesibilidad a la asistencia”. En opinión de Del Nogal, estas dificultades se traducen en más recaídas de los pacientes que, por sus características, requieren de un seguimiento estrecho para que no abandonen la terapia. “Se trata de poder atenderles en ese momento en el que piensan ‘si por una vez más no pasa nada”, explica. “La atención a los drogodependientes se basa en la motivación. Cuando dan el paso de pedir ayuda, hay estrategias para que vengan y continúen la terapia. Pero si les dices que vuelvan en un mes, es muy probable que no lo hagan”, añade. La fácil accesibilidad a los recursos es clave si se tiene en cuenta que los adictos tardan de media 10 años en pedir ayuda profesional, según el estudio de Proyecto Hombre.
Una vía para evitar las esperas es acudir a centros privados, pero no están al alcance de todos, menos aún con la crisis. Bien lo sabe Carmelo Ciudad. Tiene un familiar a su cargo adicto a las anfetaminas que recibe terapia en una comunidad terapéutica, separado de su entorno. De no haber una red pública, este profesor no cree que hubiera podido costear a su allegado un tratamiento privado. “Si estos enfermos no están en un centro especializado, tendrán que estar en otro sitio. Un hospital o la cárcel. Eso tampoco es rentable”, opina.
Cruz Roja es otra de las grandes ONG que ha sufrido la tijera. Desde enero cuenta con dos centros menos en la Comunidad de Madrid, que no renovó el convenio con la organización. La medida, que afectó también a otras dos entidades, obligó a derivar a 1.200 pacientes a centros públicos ya existentes. Jesús Hernández, responsable del Plan de Salud de Cruz Roja, cree, sin embargo, que la crisis tiene otros efectos negativos sobre los pacientes, mayores incluso que los ocasionados por los cierres. En este sentido, pone el foco en “los recortes asociados a las rentas básicas de inserción o el acceso al trabajo de estas personas”. Unos factores que, dice, pueden agravar la situación de exclusión del colectivo.
El estigma es, sin duda, una segunda carga contra la que tienen que luchar los enfermos. Tras su pelea contra las drogas, Antonio José asegura que todavía es “el drogadicto que hacía cosas malas” en su pueblo. Él no quiere hacer borrón de su pasado —“no tengo que olvidar de dónde vengo”, dice—, pero necesita mirar al futuro. Ahora solo piensa en conservar su empleo y formar una familia con su novia. Clara también siente el peso del rechazo. “No me avergüenzo porque he salido”, dice. Pero prefiere mantener el anonimato para proteger a sus hijos. “Mucha gente no sabe lo que me ha pasado”.
http://sociedad.elpais.com/sociedad/2013/06/28/actualidad/1372446804_712609.html
“Estaría muerta”. Así de tajante es Clara (nombre supuesto) cuando imagina su situación si hubiera seguido enganchada al alcohol. A los 22 años se refugió en la bebida, según cuenta. Después llegaron otras sustancias más fuertes, sobre todo, cannabis y cocaína. Así pasó 13 años, gastando su sueldo “en la noche”. Y un día pidió ayuda. “Por mis hijos”, recuerda. Lleva ocho años sin probar una gota tras su paso por una comunidad terapéutica en Aragón. Ahora, ese centro público que le “devolvió la vida”, el primero que abrió en esa comunidad en 1986 y situado en El Frago, se enfrenta a los recortes, que ya han mermado la plantilla. Y pesa sobre él la posibilidad de cierre. “Se produciría siempre que exista una alternativa” en la región, dicen fuentes de la Consejería de Sanidad. “Si lo quitan, le estarán quitando a la gente la oportunidad de cambiar su vida como hice yo”, advierte Clara.
El pasado 26 de junio se celebró el Día Internacional de la Lucha contra el Uso Indebido y el Tráfico Ilícito de Drogas. Pero hay poco que celebrar. El consumo va en aumento. Así lo constata el Informe Mundial sobre las Drogas de 2013, publicado por Naciones Unidas. El número de consumidores en el mundo ha aumentado un 18% desde 2008, en gran parte, por el aumento de la población, señala el documento.
Como si de una balanza se tratase, mientras algunas sustancias pierden fuerza en el mercado, como la heroína, otras toman impulso, sobre todo el alcohol y los hipnosedantes, tal como refleja la última encuesta EDADES del Ministerio de Sanidad. “Con la crisis, el adicto no deja de consumir, pero busca sustancias más baratas”, alerta Ignacio Calderón, director de la Fundación de Ayuda contra la Drogadicción (FAD).
 En un contexto de multiplicación de sustancias, la atención a los drogodependientes no goza de su mejor momento. “Existe una laguna de prestación de servicios”, alerta la ONU. De los 211.000 fallecidos por causas relacionadas con las drogas en el mundo en 2011, “tan solo uno de cada seis había recibido tratamiento en el año precedente”, dice el informe. En España, la tijera amenaza la red asistencial y de prevención, precisamente las vías más importantes para solucionar el problemas de las adicciones, según manifestaron los encuestados para el informe EDADES.
En un contexto de multiplicación de sustancias, la atención a los drogodependientes no goza de su mejor momento. “Existe una laguna de prestación de servicios”, alerta la ONU. De los 211.000 fallecidos por causas relacionadas con las drogas en el mundo en 2011, “tan solo uno de cada seis había recibido tratamiento en el año precedente”, dice el informe. En España, la tijera amenaza la red asistencial y de prevención, precisamente las vías más importantes para solucionar el problemas de las adicciones, según manifestaron los encuestados para el informe EDADES.Con 3,6 millones de euros menos, el presupuesto de 2013 del Plan Nacional Sobre Drogas (PNSD), dependiente del Ministerio de Sanidad, es casi un 20% inferior al de 2012, año en el que ya había sufrido un recorte del 28,5%. Una merma que el subdirector general del PNSD, José Oñorbe, asegura que se compensa con el presupuesto que se obtiene por la venta de bienes decomisados en la lucha contra la droga. Aunque reconoce que la mayor parte de esta partida se destina a campañas de prevención y no a la atención, “que es competencia de las comunidades autónomas”.
La respuesta mayoritaria de las Administraciones autonómicas y locales a los problemas económicos es prestar el servicio de atención a la drogodependencia a través de ONG. Presumiblemente más baratas. Las entidades no lucrativas han hecho esta labor desde hace décadas de manera complementaria al sistema público. Este engranaje mixto funcionaba. Pero ahora las organizaciones se enfrentan a una carga de trabajo creciente y con menos presupuesto. Algunas, ahogadas, han tenido que cesar sus programas.
Miguel del Nogal, psicólogo experto en la atención de drogodependientes, viene observando un deterioro del sistema desde hace tres años. “No solo por los cierres, también se está sanitarizando la terapia”, explica. El tratamiento de las adicciones ideal es bio-psico-social, con psicólogos, terapeutas, educadores, asistentes sociales, además de médicos, explica Del Nogal. Pero la austeridad va en dirección contraria. En El Frago ya no tienen un equipo multidisciplinar. “A los interinos, psicólogos y psiquiatras, los echaron”, asegura un trabajador de esta comunidad que prefiere permanecer en el anonimato.
Esta deriva “afectará a la calidad”, alerta Del Nogal. “Sin psicólogos, el sistema se queda cojo”, alerta. En su opinión, el tratamiento bio-psico-social es “más necesario que nunca”. Y explica: “Para la heroína hay un antagónico, la metadona, que no es una droga, pero la sustituye. Eso no existe para otras drogas”. No lo hay para la cocaína, la droga ilegal más consumida en España, según un estudio publicado por Proyecto Hombre con datos de sus pacientes de 2012. Un 31,4% de las personas que atienden son adictas a esta sustancia.
Joan Carles March, profesor de la Escuela Andaluza Salud Pública e investigador de tratamientos con heroína, comparte la opinión de Del Nogal. “El gran problema es pensar que la droga se puede tratar solo con fármacos. Los adictos necesitan apoyo psicológico, social y legal, que es lo que se está quitando”, añade. Esta terapia funciona incluso con los heroinómanos. Lo dice con los datos de sus investigaciones en las manos. “Vimos que uno de cada tres pacientes en los que la metadona había fracasado hasta cinco y seis veces tenían éxito tras recibir este tipo de ayuda, individual y grupalmente”, resume.
Mucha terapia fue precisamente lo que salvó a Antonio José, sevillano de 26 años. “Tomaba de todo. Cocaína, porros, alcohol, pastillas… Empecé con el éxtasis a los 15 años”, relata. Este joven recuerda su adolescencia como “una pesadilla”. “Te alejas de las personas que más quieres, solo pensaba en ganar dinero para comprar más drogas. Por eso empecé a trapichear”, continúa. Hace seis años decidió pedir ayuda y ya lleva dos sin probar ninguna droga. “Tampoco alcohol y eso que trabajo en un bar”, afirma orgulloso.
La travesía de la abstinencia de Antonio José no ha sido fácil. Ha necesitado cuatro años de charlas, recaídas, sentimientos de fracaso y reinicios. Pero contó con el apoyo de su “familia” de Arpial, una asociación andaluza sin ánimo de lucro que hoy atiende a más de 200 chavales, y que también afronta serios problemas económicos. “Hemos tenido recortes desde que nacimos”, relata el presidente, Pedro Catalán. Para combatir las dificultades presupuestarias recurren a voluntarios, entre ellos Antonio José. Este joven se siente “muy orgulloso” de su gesta, pero afirma que él no podría haber dejado las drogas solo. No cree que nadie pueda. “Eso es una mentira que creamos en nuestra mente”, responde.
En Andalucía, los trabajadores de entidades del sector se han manifestado contra lo que califican de “desmantelamiento” de los programas de atención a las adicciones. La dotación autonómica para estas organizaciones ha bajado un 45% en 2013.
La precariedad se convierte en la tónica de muchas ONG. En casi todas las autonomías. La Asociación Ferrolana de Drodependencia (Asfedro), en Galicia, estaba a punto de la quiebra tras 28 años de trabajo. La Xunta ha tenido que adelantarles la asignación de 2013 para salvarles del concurso de acreedores. Otras organizaciones no tienen ese respiro. Por eso han protestado en las calles contra el estrangulamiento de su red asistencial en esa comunidad. En Asturias, la Fundación ADSIS denuncia dificultades para continuar su programa por un espacio libre de drogas en la cárcel de Villabona y ha iniciado una recogida de firmas en Change.org para que no desaparezca.
Las grandes ONG tampoco se salvan de los recortes. La Fundación Atenea cuenta con un tercio menos de presupuesto para sus programas dirigidos a drogadictos, según su vicepresidente, Alfonso Ramírez. “Se ha producido un descenso de la alarma social y la percepción de riesgo. Y como esto es una cuestión política, hay la tentación de no prestarle atención”, opina. “Pero la demanda no ha dejado de existir”, añade.
Francisco Recio, director de Proyecto Hombre, una de las mayores organizaciones del sector, que atiende a 20.000 pacientes al año, coincide en el diagnóstico. “Ahora hay más personas que abusan de las drogas, pero ya no están en la calle con una jeringuilla. Ha pasado a ser un problema privado, invisible. Y los políticos se centran en cuestiones que producen alarma social, como ocurrió en los ochenta”, afirma. Si se cierra el grifo de la financiación pública, dice, es lógico que las organizaciones cierren centros. O busquen fondos privados. “Pero nuestro sector tampoco despierta solidaridad para conseguirlos”, añade.
Los profesionales concuerdan en señalar que los cierres y la reducción de recursos humanos ponen en riesgo un modelo consolidado. Nadie se queda sin asistencia, repiten, pero las listas de espera de los centros que quedan aumentan considerablemente. “Se masifican y baja la calidad”, alerta el psicólogo Miguel del Nogal. Joan Carles March reconoce que cuando pregunta a sus pacientes en qué les afecta la crisis, “casi todos se quejan de retrasos y menor accesibilidad a la asistencia”. En opinión de Del Nogal, estas dificultades se traducen en más recaídas de los pacientes que, por sus características, requieren de un seguimiento estrecho para que no abandonen la terapia. “Se trata de poder atenderles en ese momento en el que piensan ‘si por una vez más no pasa nada”, explica. “La atención a los drogodependientes se basa en la motivación. Cuando dan el paso de pedir ayuda, hay estrategias para que vengan y continúen la terapia. Pero si les dices que vuelvan en un mes, es muy probable que no lo hagan”, añade. La fácil accesibilidad a los recursos es clave si se tiene en cuenta que los adictos tardan de media 10 años en pedir ayuda profesional, según el estudio de Proyecto Hombre.
Una vía para evitar las esperas es acudir a centros privados, pero no están al alcance de todos, menos aún con la crisis. Bien lo sabe Carmelo Ciudad. Tiene un familiar a su cargo adicto a las anfetaminas que recibe terapia en una comunidad terapéutica, separado de su entorno. De no haber una red pública, este profesor no cree que hubiera podido costear a su allegado un tratamiento privado. “Si estos enfermos no están en un centro especializado, tendrán que estar en otro sitio. Un hospital o la cárcel. Eso tampoco es rentable”, opina.
Cruz Roja es otra de las grandes ONG que ha sufrido la tijera. Desde enero cuenta con dos centros menos en la Comunidad de Madrid, que no renovó el convenio con la organización. La medida, que afectó también a otras dos entidades, obligó a derivar a 1.200 pacientes a centros públicos ya existentes. Jesús Hernández, responsable del Plan de Salud de Cruz Roja, cree, sin embargo, que la crisis tiene otros efectos negativos sobre los pacientes, mayores incluso que los ocasionados por los cierres. En este sentido, pone el foco en “los recortes asociados a las rentas básicas de inserción o el acceso al trabajo de estas personas”. Unos factores que, dice, pueden agravar la situación de exclusión del colectivo.
El estigma es, sin duda, una segunda carga contra la que tienen que luchar los enfermos. Tras su pelea contra las drogas, Antonio José asegura que todavía es “el drogadicto que hacía cosas malas” en su pueblo. Él no quiere hacer borrón de su pasado —“no tengo que olvidar de dónde vengo”, dice—, pero necesita mirar al futuro. Ahora solo piensa en conservar su empleo y formar una familia con su novia. Clara también siente el peso del rechazo. “No me avergüenzo porque he salido”, dice. Pero prefiere mantener el anonimato para proteger a sus hijos. “Mucha gente no sabe lo que me ha pasado”.
http://sociedad.elpais.com/sociedad/2013/06/28/actualidad/1372446804_712609.html

No hay comentarios:
Publicar un comentario